정신과 약, 한 번 시작하면 평생 먹나요? — 내성·의존성 바로알기

안녕하세요. 응급의학과 전문의가 전해주는 알기쉬운 생활의학정보, 닥터리빙입니다.
응급실에서 불안·공황·우울로 힘든데도 “약을 안 먹고 버텼다”고 말씀하실 때, 의사로서 늘 안타깝습니다. 많은 분들이 정신과약을 “한 번 시작하면 못 끊는다”, “금방 내성이 생긴다”로 기억해 치료를 미루거나 중간에 스스로 끊어버리거든요. 오늘은 그 걱정이 어디까지 사실이고 어디서부터 오해인지, 어떤 약이 의존·내성 위험이 높은지/낮은지, 그리고 얼마 동안 어떻게 복용하고 안전하게 줄여야 하는지까지—현장 경험을 바탕으로 차분히 풀어드리겠습니다.
정신과약, 오해와 진실

많은 분들이 “정신건강의학과는 ‘마음’의 문제를 억지로 누르는 곳”, “약은 내 정신을 누르는 약”이라고 생각합니다. 실제로는 정신과약물은 신경전달물질과 뇌 회로의 불균형을 조절해 증상을 완화하고 재발을 줄이도록 설계된 치료약입니다. 항우울제(SSRI/SNRI 등)는 대규모 연구에서 위약보다 분명한 치료효과가 확인되었고, 최신 진료지침도 증상 정도·재발 위험에 따라 약물치료를 권고합니다. 예전 세대 약과 비교하면 과량복용 시 안전성·일상 순응도 측면이 개선된 약물군이 많고, 반대로 특정 군(예: 벤조디아제핀)은 의존·금단 위험 때문에 단기·저용량 원칙이 명확합니다. 즉, “정신을 억누르는 약”이 아니라 뇌의 신호를 다듬는 치료 도구이며, 맞는 약을, 맞는 기간 동안, 맞는 방법으로 쓰면 이득이 위험을 충분히 앞지릅니다.
먼저, 헷갈리는 말부터 정리해요
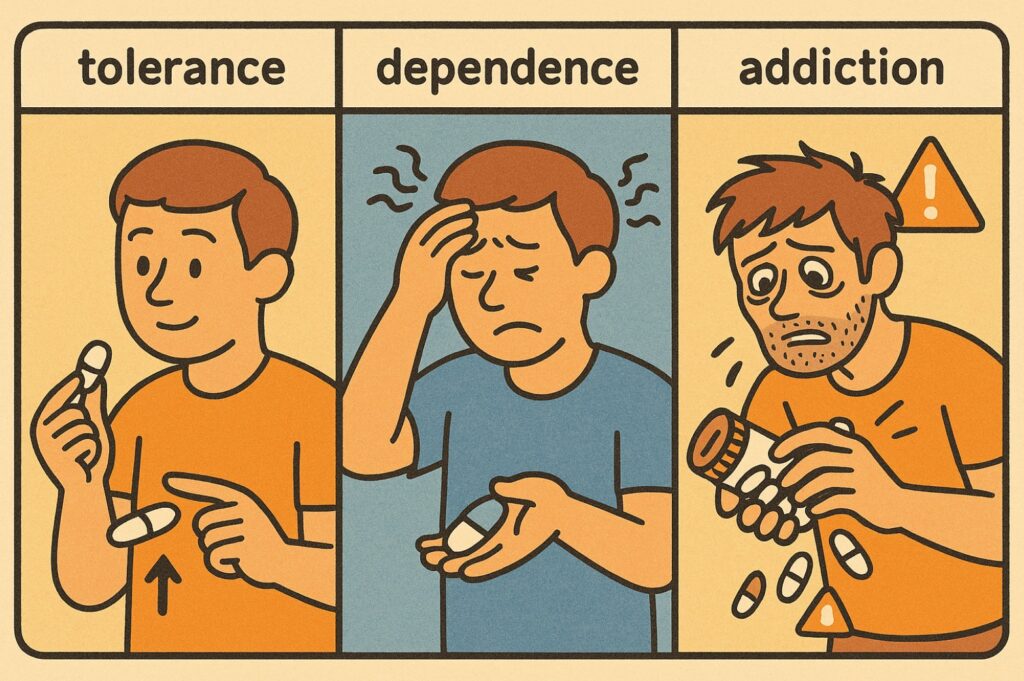
- 내성: 같은 효과를 얻으려면 점점 더 많은 용량이 필요한 상태
- 의존성: 끊으면 금단·금욕 증상이 나타나 약을 다시 찾게 되는 상태
- 중독: 해로운 결과를 알면서도 강박적으로 사용을 반복하는 장애
핵심은 “약물군마다 전혀 다르다”는 점입니다. 모든 정신과 약이 내성·의존을 만들지는 않습니다.
약물군별로 뭐가 다른가요? (한눈에 표)
| 약물군 | 내성 | 의존/중독 위험 |
|---|---|---|
| 항우울제(SSRI/SNRI 등) | 낮음 | 매우 낮음 |
| 벤조디아제핀(알프라졸람 등) | 생기기 쉬움(수주~수개월) | 있음 |
| 수면제(Z계열, 졸피뎀 등) | 생길 수 있음 | 있음 |
| 항정신병약(2세대) | 낮음 | 낮음 |
| 기분안정제(리튬·발프로산·라모트리진 등) | 낮음 | 낮음 |
- 항우울제(SSRI/SNRI :렉사프로, 심발타 등) : 금단이 아니라 ‘중단증상’이 있을 수 있습니다. 보통 최소 수개월 ~ 1년은 꾸준히 드셔야하고, 끊을 때는 시간을 두고 서서히 끊어야합니다.
- 벤조디아제핀(알프라졸람, 디아제팜 등) : 공황/불안의 단기 완화용으로 쓰입니다. 장기복용은 의존/기억력저하/졸림 의 위험이 있구요, 감량 또한 천천히 해야합니다.
- 수면제(졸피뎀 등) : 불면의 급성기에 단기간사용이 원칙입니다. 복용 후 운전/정밀작업등은 하면 안됩니다. 물론 복용하며 수면위생관리(수면시간정하기, 낮잠자지않기)등도 병행해야 합니다.
- 항정신병약(자이프렉사, 아빌리파이, 큐로켈 등) : 조증/정신분열증 증상 조절에 필요하면 지속합니다. 대사부작용에 대한 모니터링이 필요합니다.
- 기분안정제(오르필, 데파킨, 라믹탈 등) : 내성/의존은 드뭅니다. 혈중농도/피부발진 등 안전성 모니터링이 더 중요합니다.
“왜 꾸준히?”—뇌는 회복에 시간이 걸립니다
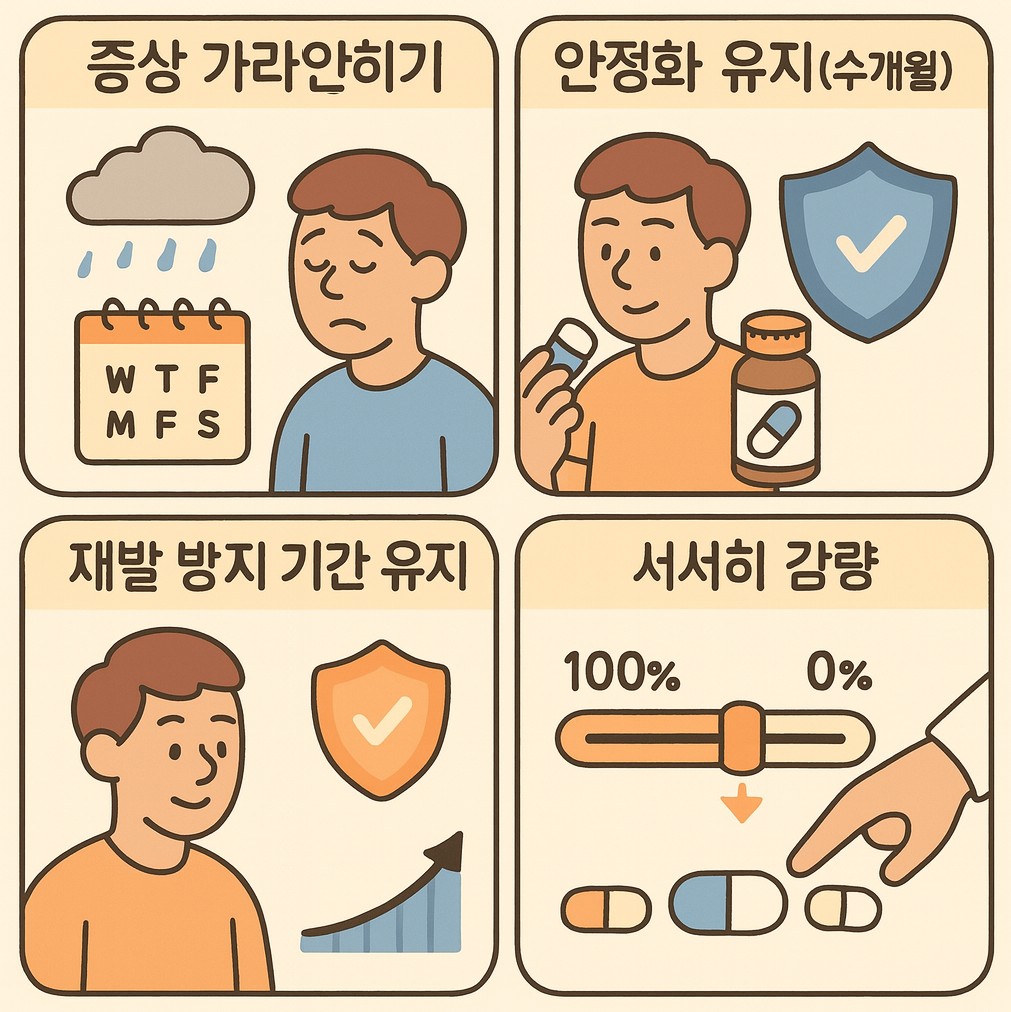
넘어진 무릎에 새살이 돋듯, 신경전달물질 네트워크도 안정화에 ‘시간’이 필요합니다. 증상이 가라앉는 속도와 재발 위험 곡선이 다르기 때문에, 좋아졌다고 바로 중단하면 재발이 잦습니다. 계획은 보통
- 증상 가라앉히기 → 2) 안정화 유지(수개월) → 3) 재발 방지 기간 유지 → 4) 서서히 감량 순서로 갑니다.
끊을 때는 어떻게? “단약”이 아니라 “감량”입니다
임의로 ‘뚝’ 끊으면 두통·불면·불안 재상승 같은 중단 증상이 생길 수 있습니다. 주 단위로 10–25%씩 줄이거나, 약물군에 맞춘 템포로 감량합니다. 증상 악화가 느껴지면 원래 용량으로 잠깐 되돌렸다가 더 천천히 가는 방식도 씁니다.
응급실에서 실제로 보는 실패 패턴: “괜찮아진 것 같아 어젯밤부터 끊었다” → 불안 급상승·불면 악화 → 과호흡/공황으로 ER 방문. 계획 없는 급중단이 문제였습니다.
의사의 솔직한 이야기
“저도 감기약은 끝까지 안 먹을 때가 많아요. 하지만 정신과 약은 달라요. 증상 억제가 아니라 뇌 회복과 재발 방지가 목표라, ‘어제보다 오늘 낫다’고 바로 멈추면 되레 길어집니다. 짧게 힘들게 가느냐, 계획적으로 안정되게 가느냐의 차이예요.”
지금 할 수 있는 체크리스트
- 약 이름·용량·복용 시간대를 휴대폰에 저장하고, 약봉투 사진을 보관하세요.
- 시작 첫 2주에는 음주·야간운전·새로운 보조제 병용을 피하세요.
- 이상반응이 생겨도 멈추지 말고 먼저 연락하세요. 대부분 조정으로 해결됩니다.
- 감기약/한약/영양제 병용 전에는 반드시 상의하세요(세로토닌·진정 작용 상호작용 고려).
- 감량은 ‘주 단위 10–25%’ 같은 속도로, 진료실에서 문서화된 계획으로 진행하세요.
마무리하며
정신과 약은 평생 먹으라고 시작하는 약이 아닙니다. 증상 조절과 재발 방지라는 목표를 위해, 충분한 기간을 안전하게 가는 치료입니다. 혼자 버티기보다, 내 상태에 맞는 계획을 세우면 길이 더 짧고 덜 힘겨워집니다.
궁금한 점이 있으면 다음 진료에서 “언제까지, 어떤 속도로, 어떤 신호에 맞춰 줄일지”를 꼭 물어보세요. 그럼 건강한 하루 되세요.
의학 근거 · 참고문헌 열기 (9)
- NICE. Depression in adults: treatment and management (NG222). Guideline & Evidence. 개요 · PDF
- Cipriani A, et al. Comparative efficacy and acceptability of 21 antidepressants. Lancet 2018. 링크
- PubMed Summary: Cipriani 2018 Network Meta-analysis. 링크
- Barbey JT, Roose SP. SSRI safety in overdose. J Clin Psychiatry 1998. 링크
- Peretti S, et al. Tricyclic antidepressants vs SSRIs: safety profile. 2000. 링크
- Whyte IM, et al. Relative toxicity of venlafaxine and SSRIs vs TCAs in overdose. QJM 2003. 링크
- FDA. Boxed Warning updated to improve safe use of benzodiazepine drug class. 링크
- FDA Podcast Summary of Benzodiazepine Boxed Warning. 링크
- VUMC Poison Center. How does the new boxed warning for benzodiazepines affect practice? 링크
의료 정보 안내
흉통, 호흡곤란, 반복되는 실신/의식저하, 심한 출혈 등 응급 증상은 즉시 119 또는 가까운 응급실을 이용하십시오.
저자 정보
- 작성자
- 닥터리빙
- 소속/직함
- 공공의료원 지역응급의료센터 응급의학과 진료과장
- 자격
- 응급의학과 전문의
- 운영
- 의학 블로그 ‘닥터리빙’
- 문의
- dung5507@naver.com
본 글은 최신 가이드라인과 신뢰 가능한 문헌을 바탕으로 작성되며, 필요한 경우 본문 하단에 출처를 표기합니다.